L'hypnose médicale : un outil aux multiples facettes
Bien qu'il n'y ait, à ce jour, pas de consensus sur les descriptions de l'hypnose, de nombreux chercheurs et théoriciens s’accordent sur la définition de l'American Psychological Association (APA) qui définit l’hypnose comme « un état d’attention impliquant une attention focalisée ainsi qu’une réduction de la conscience périphérique, caractérisée par une capacité accrue à répondre à la suggestion » [1]. Celle-ci comprend trois grandes composantes :
- L’absorption : Capacité à s'impliquer totalement dans une imagerie mentale ou imaginaire. Exemple : Le praticien vous guide dans la visualisation d'un paysage imaginaire. Vous voyez des détails vifs, sentez l'air frais sur votre peau et entendez le chant des oiseaux. Vous êtes tellement absorbé par cette scène imaginaire que vous oubliez momentanément votre environnement réel.
- La dissociation : Séparation fonctionnelle entre des éléments psychiques ou mentaux qui sont habituellement réunis. Exemple : Le praticien vous aide à focaliser votre attention sur une sensation de légèreté dans une partie de votre corps. Pendant ce temps, vous ressentez comme si la douleur présente dans une autre partie de votre corps était déconnectée de vous. Cette dissociation vous permet de gérer la douleur de manière plus efficace, en réduisant la perception de celle-ci.
- La suggestibilité : Tendance accrue à se conformer aux instructions du praticien. Exemple : Le praticien vous suggère de ressentir une sensation de chaleur et de confort dans la zone douloureuse de votre corps. Vous suivez cette suggestion et ressentez effectivement cette chaleur apaisante, ce qui contribue à réduire la douleur.
Au fil des années, l'hypnose s'est affinée pour devenir un outil thérapeutique précieux. Aujourd'hui, l'hypnose médicale aide à traiter de nombreux troubles, du stress à l'anxiété en passant par les douleurs chroniques, en guidant le sujet vers ses propres ressources et solutions.
Cet article explore plus spécifiquement l'hypnose médicale sous différents angles. Après avoir défini précisément cette pratique, nous plongerons dans les mécanismes cérébraux qui sous-tendent ses effets thérapeutiques. Enfin, nous passerons en revue les principales applications cliniques de l'hypnose médicale.
Hypnose médicale vs hypnothérapie
Avant de rentrer dans le vif du sujet, il est important de comprendre la différence entre les termes "hypnose médicale" et "hypnothérapie". En effet, bien que ces termes soient parfois utilisés de manière interchangeable, il s’agit de deux pratiques distinctes.
L’hypnothérapie est, en général, pratiquée dans des cabinets privés par des médecins ou des psychologues formés et certifiés et vise le développement personnel, le bien-être ou le soutien psychologique (comme l'arrêt du tabac). Elle englobe diverses approches et techniques (analytique, onirique, cognitivo-comportementale, etc.), qui ne disposent pas toujours d’une validation scientifique formelle.
L’hypnose médicale, quant à elle, est pratiquée à l’hôpital, dans des cliniques privées ou des cabinets médicaux et vise à traiter des problèmes médicaux spécifiques. Elle est réalisée par des professionnels de santé (psychologue, infirmier(e)s, médecin anesthésiste), qui ont suivi des formations supplémentaires en hypnose médicale en plus de leur formation de base. Elle est soumise aux réglementations strictes de la profession médicale et se base sur des protocoles médicaux validés et standardisés ainsi que des recherches scientifiques. L’hypnose médicale peut être partiellement ou totalement remboursée par l'assurance maladie, selon le problème de santé traité et les politiques d'assurance individuelles.
L’hypnose médicale s’inspire de l’hypnose formelle (pratique traditionnelle basée sur des suggestions directes) et conversationnelle (l’état hypnotique est induit indirectement au cours d’une “conversation” apparente) [2]. La Figure 1 ci-dessous présente le déroulé d’une séance :
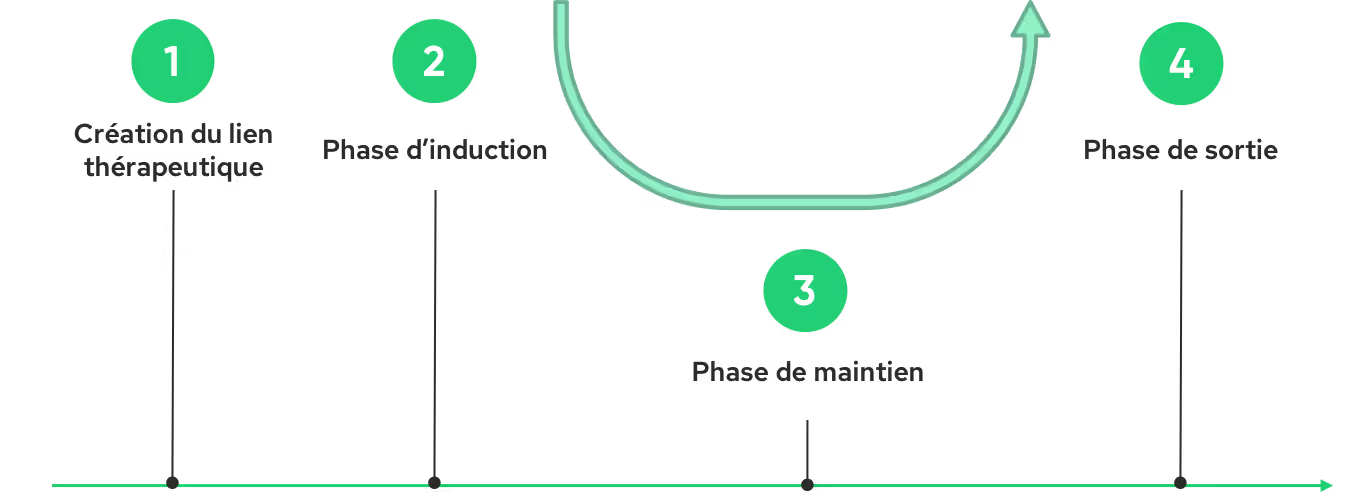
La création du lien thérapeutique établi entre le praticien et le patient est la première étape indispensable à une séance d'hypnose réussie. Cette relation, fondée sur l'empathie et une communication claire, crée un climat propice à la relaxation et à l'ouverture aux suggestions. La phase d'induction, qui suit, vise à guider le patient vers un état hypnotique, propice à la réception de suggestions. Le praticien utilise alors diverses techniques : suggestions verbales, visualisations guidées et exercices de respiration. Une fois cet état atteint, la phase de maintien permet d'approfondir l’état hypnotique et d'introduire des suggestions thérapeutiques spécifiques. Par exemple, dans le cas de la gestion de la douleur, le praticien peut inviter le patient à visualiser sa douleur comme une entité se détachant de son corps, puis s'atténuant progressivement. Ces suggestions, renforcées par des métaphores et des analogies, visent à modifier la perception de la douleur et à favoriser un état de bien-être. Enfin, la phase de sortie permet de ramener petit à petit le patient à un état de conscience normal, tout en l'invitant à intégrer les bénéfices de la séance. Le praticien peut suggérer au patient de conserver les sensations de calme et de bien-être ressenties pendant la séance, et de les mobiliser en cas de besoin.
Que se passe-t-il dans le cerveau ?
Grâce aux progrès de la neuro-imagerie, nous commençons à identifier les zones cérébrales liées à l'état hypnotique. L’hypnose médicale permet de moduler l’activité cérébrale dans des régions impliquées dans la conscience de soi, l'imagerie mentale, la régulation des émotions, l'attention et la perception de la douleur (pour une revue plus approfondie, consulter [3]).
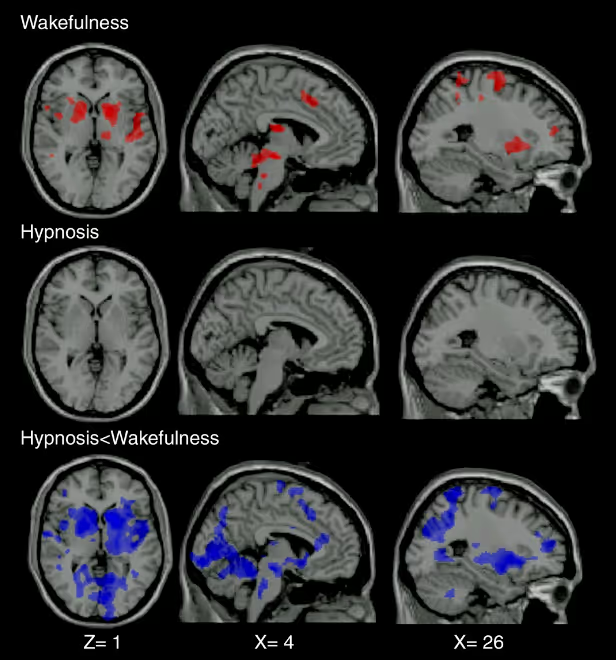
Les auteurs d’une étude de 2009 ont exploré les différences d'activation cérébrale induites par des stimulations douloureuses et non douloureuses chez des sujets sains sous hypnose et en état d’éveil normal [4]. Tandis que les stimulations douloureuses en état de veille ont activé de manière prévisible les régions impliquées dans la perception de la douleur, ces mêmes stimulations, sous hypnose, n'ont pas entraîné d'activation significative de ces régions (Figure 2). La dernière ligne de la Figure 2 est une comparaison des schémas d'activation entre l’état d’éveil normal et l’état hypnotique. Les régions activées durant la stimulation douloureuse (en bleu sur la figure) s'activent significativement moins sous hypnose qu'en état de veille normal. Ces résultats suggèrent que l'hypnose pourrait moduler de manière importante les processus cérébraux impliqués dans la perception de la douleur.
Au-delà de l'activité de ces régions, l'hypnose modifie également la façon dont ces différentes régions communiquent entre elles [5]. Certaines connexions sont renforcées, tandis que d'autres sont affaiblies. Ces changements dans la connectivité fonctionnelle pourraient expliquer les effets variés de l'hypnose, tels que la réduction de la douleur, l'amélioration de la concentration ou la modification des perceptions sensorielles. Par ailleurs, l'hypnose pourrait également favoriser la libération de neurotransmetteurs tels que la dopamine, la sérotonine et les endorphines, qui jouent un rôle dans la régulation de l'humeur, de la douleur et de la relaxation [6].
Il est essentiel de souligner que ces résultats sont issus de recherches en cours et que notre compréhension de l'hypnose ne cesse d'évoluer.
Applications médicales
L'hypnose peut être utilisée dans de nombreux contexte clinique afin de lutter contre l’anxiété, la douleur et les troubles du sommeil. Elle contribue ainsi à améliorer significativement le bien-être et la qualité de vie des patients de tout âge, de l'enfant à la personne âgée. Les méthodes utilisées sont adaptées à chaque tranche d'âge. Publié en 2015 par l'association Sparadra, le "Manuel pratique d'hypnoanalgésie pour les soins en pédiatrie" de Bénédicte Lombart et ses collaboratrices offre un éventail d'outils concrets pour mettre en œuvre l'hypnoanalgésie (gestion de la douleur) chez les enfants. Ce guide propose notamment des scripts adaptés à chaque âge, utilisant un langage simple et des métaphores familières pour accompagner les jeunes patients. Plus récemment, en 2024, Geneviève Perennou et Serge Sirvain ont coordonné la réalisation d'un aide-mémoire spécifiquement conçu pour les personnes âgées. Cet outil répertorie les techniques hypnotiques les mieux adaptées à ce public, offrant ainsi aux professionnels une ressource précieuse pour accompagner ces personnes.
Actuellement, l’utilisation de l’hypnose médicale pour la gestion de la douleur est l’application qui dispose du plus haut niveau de preuve scientifique. En effet, l'hypnose permet de réduire la perception de la douleur aiguë (soins de brûlures, injection, soins dentaires, etc) [7], chronique [8] et post-chirurgicale [9] dans de nombreux contextes cliniques. Elle peut également aider les femmes enceintes à gérer la douleur et l'anxiété pendant la grossesse et l'accouchement [10].
En complément de l'anesthésie ou d’une sédation (hypnosédation), l’hypnose médicale peut diminuer l'anxiété, la douleur et la consommation de médicaments au bloc opératoire, tout en accélérant la récupération post-opératoire [11]. L'efficacité de l'hypnose varie selon la suggestibilité individuelle [12]. Une étude, réalisée auprès de 3 632 patients, a montré que l’hypnose permettait une réduction de la douleur de 42 % chez les sujets très suggestibles et de 29 % chez ceux moyennement suggestibles [13]. Même les moins suggestibles en bénéficient, bien que de manière plus limitée.
L’utilisation de l’hypnosédation en complément d’une anesthésie générale ou locale est recommandée par la SFAR (Société Française d'Anesthésie et de Réanimation).

🎥 Si vous souhaitez en savoir plus sur l’utilisation de l’hypnose médicale à l’hôpital, nous vous conseillons le visionnage du documentaire Belge "Ma voix t'accompagnera" sorti en 2020 sur Netflix. Ce film explore comment deux anesthésistes belges, Fabienne Roelants et Christine Watremez, utilisent l'hypnose au sein des blocs opératoires des Cliniques Saint-Luc à Bruxelles.
En ce qui concerne la gestion de l’anxiété, des études montrent que l'hypnose peut baisser significativement l'anxiété préopératoire, améliorant ainsi l'expérience globale du patient aussi bien chez l’adulte que chez l’enfant [9]. Les patients subissant des procédures médicales invasives ou douloureuses, comme des endoscopies [14], des biopsies [15] et des coloscopies [16], peuvent également bénéficier de l'hypnose pour réduire leur anxiété. Une méta-analyse a été réalisée en 2019 afin d’évaluer l'efficacité de l'hypnose dans le traitement de l'anxiété [17]. L’analyse des 17 essais inclus dans cette étude indique, qu’en moyenne, les personnes ayant suivi une thérapie par hypnose ont obtenu de meilleurs résultats que 79 % des personnes du groupe témoin. Dans cette étude, l'hypnose est plus efficace pour réduire l'anxiété lorsqu'elle était combinée à d'autres interventions psychologiques (thérapies cognitivo-comportementales, biofeedback, etc) que lorsqu'elle est utilisée seule [17].
L'hypnose est particulièrement indiquée dans la prise en charge des troubles présentant une composante psychosomatique, comme les troubles gastro-intestinaux. En effet, certains patients atteints du syndrome du côlon irritable peuvent être réfractaires aux thérapies conventionnelles. Une méta-analyse a démontré que l'hypnose était une méthode sûre qui permettait de soulager les symptômes sur le long terme de 54 % des patients [18]. Par ailleurs, elle a fait ses preuves dans la gestion des symptômes associés à des maladies comme le cancer (en particulier en soins palliatifs ; [19]) et la fibromyalgie [20]. En réduisant l'anxiété, la douleur et en améliorant le sommeil, l'hypnose contribue significativement au bien-être des patients atteints de ces pathologies. Elle est également utilisée pour atténuer les effets secondaires des traitements oncologiques, notamment les nausées et les vomissements induits par la chimiothérapie et la radiothérapie [21].
Les bénéfices de l'hypnose en médecine sont indéniables. En associant cette technique à d'autres outils, tels que la réalité virtuelle, nous pouvons envisager de nouvelles perspectives pour améliorer la prise en charge de la douleur et de l'anxiété. Les environnements immersifs créés par la réalité virtuelle pourraient renforcer l'efficacité des suggestions hypnotiques, offrant ainsi aux patients une expérience thérapeutique plus ludique et complète. Pour en savoir plus sur nos offres, visitez cette page.
Le message à retenir
- L'hypnose est un état de conscience modifié, caractérisé par une attention focalisée et une suggestibilité accrue.
- L'hypnose médicale se distingue de l'hypnothérapie par son cadre médicalisé et ses protocoles standardisés.
- L'hypnose offre une approche non médicamenteuse pour gérer la douleur et l'anxiété et soulager des symptômes liés à des maladies chroniques ou des cancers.
Pour aller plus loin
Avis de la SFAR sur l’hypnosédation :
Les différents courants de l’hypnose :
- https://www.hypnose.fr/hypnose/courants-hypnose-therapeutique/,
- https://books.google.fr/books?hl=en&lr=&id=en34AgAAQBAJ&oi=fnd&pg=PR3&dq=diff%C3%A9rents+types+d%27hypnose+m%C3%A9dicale&ots=Jzu4MHU-YJ&sig=flCz-A67neA0wJlduMMNtbuQFiI&redir_esc=y#v=onepage&q=diff%C3%A9rents%20types%20d'hypnose%20m%C3%A9dicale&f=false
Documentaire Netflix :
Crédit photo de couverture: Ma voix t'acompagnera
Références
[1] G. R. Elkins, A. F. Barabasz, J. R. Council, et D. Spiegel, « Advancing Research and Practice: The Revised APA Division 30 Definition of Hypnosis », Int. J. Clin. Exp. Hypn., vol. 63, no 1, p. 1‑9, janv. 2015, doi: 10.1080/00207144.2014.961870.
[2] A. Bioy, « Hypnose et hypnothérapie », EMC - Psychiatr., vol. 1, no 1, p. 1‑13, janv. 2004, doi: 10.1016/S0246-1072(02)00083-4.
[3] G. De Benedittis, « Neural mechanisms of hypnosis and meditation », J. Physiol.-Paris, vol. 109, no 4‑6, p. 152‑164, déc. 2015, doi: 10.1016/j.jphysparis.2015.11.001.
[4] A. Vanhaudenhuyse et al., « Pain and non-pain processing during hypnosis: A thulium-YAG event-related fMRI study », NeuroImage, vol. 47, no 3, p. 1047‑1054, sept. 2009, doi: 10.1016/j.neuroimage.2009.05.031.
[5] V. De Pascalis, « Brain Functional Correlates of Resting Hypnosis and Hypnotizability: A Review », Brain Sci., vol. 14, no 2, p. 115, janv. 2024, doi: 10.3390/brainsci14020115.
[6] D. J. Acunzo, D. A. Oakley, et D. B. Terhune, « The neurochemistry of hypnotic suggestion », Am. J. Clin. Hypn., vol. 63, no 4, p. 355‑371, avr. 2021, doi: 10.1080/00029157.2020.1865869.
[7] C. Kendrick et al., « Hypnosis for Acute Procedural Pain: A Critical Review », Int. J. Clin. Exp. Hypn., vol. 64, no 1, p. 75‑115, janv. 2016, doi: 10.1080/00207144.2015.1099405.
[8] P. Langlois et al., « Hypnosis to manage musculoskeletal and neuropathic chronic pain: A systematic review and meta-analysis », Neurosci. Biobehav. Rev., vol. 135, p. 104591, avr. 2022, doi: 10.1016/j.neubiorev.2022.104591.
[9] J. Zeng, L. Wang, Q. Cai, J. Wu, et C. Zhou, « Effect of hypnosis before general anesthesia on postoperative outcomes in patients undergoing minor surgery for breast cancer: a systematic review and meta-analysis », Gland Surg., vol. 11, no 3, p. 588‑598, mars 2022, doi: 10.21037/gs-22-114.
[10] K. Madden, P. Middleton, A. M. Cyna, M. Matthewson, et L. Jones, « Hypnosis for pain management during labour and childbirth », Cochrane Database Syst. Rev., vol. 2016, no 5, mai 2016, doi: 10.1002/14651858.CD009356.pub3.
[11] M. Holler, S. Koranyi, B. Strauss, et J. Rosendahl, « Efficacy of Hypnosis in Adults Undergoing Surgical Procedures: A meta-analytic update », Clin. Psychol. Rev., vol. 85, p. 102001, avr. 2021, doi: 10.1016/j.cpr.2021.102001.
[12] I. Kirsch et S. J. Lynn, « The altered state of hypnosis: Changes in the theoretical landscape. », Am. Psychol., vol. 50, no 10, p. 846‑858, oct. 1995, doi: 10.1037/0003-066X.50.10.846.
[13] T. Thompson et al., « The effectiveness of hypnosis for pain relief: A systematic review and meta-analysis of 85 controlled experimental trials », Neurosci. Biobehav. Rev., vol. 99, p. 298‑310, avr. 2019, doi: 10.1016/j.neubiorev.2019.02.013.
[14] F. Bobin, C. Garreau, et J. R. Lechien, « Safety and Feasibility of Hypnosis-Induced Sleep Endoscopy in Obstructive Sleep Apnea Patients. », Ear. Nose. Throat J., p. 014556132311700, avr. 2023, doi: 10.1177/01455613231170094.
[15] F. Hızlı et al., « The effects of hypnotherapy during transrectal ultrasound-guided prostate needle biopsy for pain and anxiety », Int. Urol. Nephrol., vol. 47, no 11, p. 1773‑1777, nov. 2015, doi: 10.1007/s11255-015-1111-0.
[16] G. Elkins, J. White, P. Patel, J. Marcus, M. M. Perfect, et G. H. Montgomery, « Hypnosis to Manage Anxiety and Pain Associated with Colonoscopy for Colorectal Cancer Screening: Case Studies and Possible Benefits », Int. J. Clin. Exp. Hypn., vol. 54, no 4, p. 416‑431, déc. 2006, doi: 10.1080/00207140600856780.
[17] K. E. Valentine, L. S. Milling, L. J. Clark, et C. L. Moriarty, « The Efficacy of Hypnosis as a Treatment for Anxiety: A Meta-Analysis », Int. J. Clin. Exp. Hypn., vol. 67, no 3, p. 336‑363, juill. 2019, doi: 10.1080/00207144.2019.1613863.
[18] R. Schaefert, P. Klose, G. Moser, et W. Häuser, « Efficacy, Tolerability, and Safety of Hypnosis in Adult Irritable Bowel Syndrome: Systematic Review and Meta-Analysis », Psychosom. Med., vol. 76, no 5, p. 389‑398, juin 2014, doi: 10.1097/PSY.0000000000000039.
[19] J. Bissonnette, E. Dumont, A.-M. Pinard, M. Landry, P. Rainville, et D. Ogez, « Hypnosis and music interventions for anxiety, pain, sleep and well-being in palliative care: systematic review and meta-analysis », BMJ Support. Palliat. Care, vol. 13, no e3, p. e503‑e514, déc. 2023, doi: 10.1136/bmjspcare-2022-003551.
[20] G. Elkins, « Efficacy of Hypnosis Interventions: Fibromyalgia, Sleep, Oncology, Test Anxiety, and Beliefs », Int. J. Clin. Exp. Hypn., vol. 71, no 4, p. 273‑275, oct. 2023, doi: 10.1080/00207144.2023.2243785.
[21] J. Richardson, J. E. Smith, G. Mccall, A. Richardson, K. Pilkington, et I. Kirsch, « Hypnosis for nausea and vomiting in cancer chemotherapy: a systematic review of the research evidence », Eur. J. Cancer Care (Engl.), vol. 16, no 5, p. 402‑412, sept. 2007, doi: 10.1111/j.1365-2354.2006.00736.x.
Envie de tester Lumeen pendant 30 jours sans engagement ?




.jpg)

